
La rétine, cet organe majestueux qui nous transmet plus de 80% des stimuli extérieurs peut subir de graves atteintes. Par exemple, une des principales causes de malvoyance dans les pays industrialisés, est la DMLA (Dégénérescence Maculaire liée à l’âge). Présente chez 8% des plus de 50 ans, l’atteinte consiste en une dégradation de la région centrale maculaire. Au vu de l’allongement de l’espérance de vie, les statistiques devraient quasiment doubler d’ici 2040. Un des objectifs de la médecine ophtalmique est de solutionner rapidement cette maladie! De nombreux essais sont en cours et de belles promesses pourraient voir le jour.
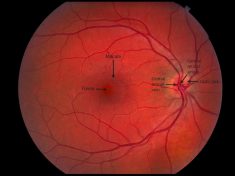
La macula occupe la zone centrale de la rétine. De petite surface, 2 mm de diamètre, elle transmet 90% de l’information visuelle traitée par le cerveau. Elle est très riche en cellules responsables de l’acuité visuelle et de la vision des couleurs. Asymptomatique dans les premiers temps, cette forme ne peut être détectée que par l’examen du fond œil.
Toutes ces personnes, au lieu de voir un beau lever de soleil, verront un spot noirâtre en vision centrale et une altération des couleurs. Pour lire, ils devront suivre une rééducation spécifique, utiliser des appareils grossissants particuliers, des traitements parfois rébarbatifs. Une maladie difficile physiquement et moralement que les chercheurs et les médecins essayent par tous les moyens d’améliorer.
A ce jour, seule la forme humide a accès à un traitement concret - des injections intraoculaires d’inhibiteurs du VEGF (facteur de croissance de l’endothélium vasculaire). Celles-ci ont rapidement remplacé les traitements au laser des années 2000. En effet, selon les études cliniques, la répétition de ces injections améliore réellement la vision des patients. bien que ce soit le seul traitement, se faire injecter régulièrement un produit dans l’œil ne fait rêver personne.
Pour la forme sèche, des études sont en cours afin de bloquer la réaction inflammatoire qui détruit les photorécepteurs. Ces études deviennent primordiales sachant que cette atteinte est la plus fréquente et qu’il n’est pas rare qu’après plusieurs années de traitement la DMLA humide se transforme en DMLA sèche.
Des essais en thérapies géniques sont testés dans le monde entier. Ces thérapies consistent à transférer dans les cellules malades un gène thérapeutique. Celui-ci peut remplacer le gène déficient ou bien fabriquer une molécule thérapeutique.
Dans le cas de la DMLA exsudative, ces thérapies permettraient de ralentir durablement la prolifération des vaisseaux anormaux. Pour cela, l’inoculation d’un gène fabriquant des molécules anti-VEGF dans les cellules rétiniennes est testé.
Dans le cas de la forme sèche, l’idée serait de rendre les cellules ganglionnaires de la rétine photosensibles, afin de compenser la perte des photorécepteurs maculaires.
Ces thérapies géniques doivent encore prouver leur parfaite innocuité et la longévité de leur action avant d’être considérées comme traitement efficace.
Pour la DMLA, la thérapie cellulaire pourrait être une solution idéale. Implanter des cellules souches au niveau des couches déficientes de la rétine. Celles-ci pourraient alors se différencier en photorécepteurs et ainsi stopper le mécanisme de destruction de la région maculaire. Plusieurs essais ont vu le jour au Japon, aux USA et en Europe.
En mars 2017, des chercheurs ont réussi à transformer des cellules souches en cellules rétiniennes puis les implanter chez un patient au Japon. Le patient était trop atteint pour guérir, mais les résultats montrent le potentiel de cette technique. Suite à ce résultat, une banque de cellules souche est prête à voir le jour.
En mars 2018, une équipe de chercheurs anglais et américains rendaient la vue à 2 patients atteints de DMLA humide, une grande première dans le monde ophtalmo.
En janvier 2019, une équipe américaine publiait un article très prometteur pour la DMLA sèche. L’étude consistait à transplanter des cellules sanguines, transformées en cellules rétiniennes, dans la rétine de rats et de cochons, atteints d’une DMLA sèche à un stade avancé. Après 10 semaines, la rétine fonctionnait correctement. Basés sur ces résultats positifs et après autorisation de la FDA, les premiers tests sur humain vont pouvoir commencer.
Des avancées spectaculaires sont à prévoir dans les années futures grâce à ces cellules souches et leur capacité à se transformer et se renouveler.
Une des difficultés dans la thérapie cellulaire rétinienne est de positionner correctement les cellules dans la rétine. Le challenge pourrait être comparé à toucher une cible de 1 m placée à 1 km !
Une équipe anglaise vient de recevoir un soutien financier d'un million de livres sterling afin de développer l’instrument idéal pour mettre en place des greffes de rétine. Ce robot faciliterait les micro-incisions et le positionnement des cellules sur la rétine. Associé à cet instrument, un programme informatique fournirait des images de haute qualité de la rétine afin de guider les chirurgiens. De nombreux facteurs techniques et éthiques doivent être pris en considération par les chercheurs.
Le financement de ce projet nous montre encore la direction que prendra la médecine de demain.
Aujourd’hui la patience est de mise, car seul le temps nous confirmera laquelle de ces techniques pourra rendre la vue à ces personnes. Nous pouvons tout de même être optimistes quant à l’évolution de ces recherches.
Concernant la prévention soyez conscients que la cigarette et la fumée passive augmentent les risques. Limitez les graisses saturées, les viandes grillées, le sucre et l'alcool afin de protéger votre système vasculaire. Des études ont montré qu'une alimentation riche en oméga 3 et en antioxydants ainsi que la pratique de sport ralentiraient l'évolution de la maladie. N'oubliez pas qu'une bonne protection solaire est indispensable pour protéger votre rétine.
Pensez à faire vérifier votre fond œil par un spécialiste vers 50 ans, en particulier si vous avez des antécédents familiaux.